Ces 2 méthodes sont énormément utilisées sur le marché de l’esthétique en ce moment, il est important de ne pas les confondre, même si elles partent du même principe : induire une blessure afin d’engendrer une réparation ou une stimulation dans la peau. Il peut s’agir autant de l’épiderme que du derme, alors faite attention à la calibration de vos aiguilles, car la peau est en réalité plus fine qu’elle n’y paraît! Mais avant d’aller voir tous les mystères de la cicatrisation cutanée, nous verrons :
- les résultats possibles
- les limitations
- les complications
- les problèmes qui peuvent survenir si ces méthodes ne sont pas bien pratiquées dans un environnement suffisamment hygiénique.
Nous commencerons par un peu d’histoire et par revoir les définitions.
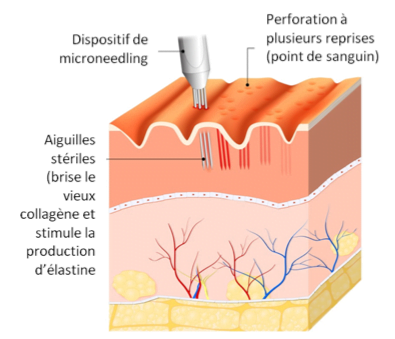 Toutes ces réflexions sur l’utilisation des aiguilles dans un but thérapeutique ont commencées avec le médecin français, Michel Pistor, en 1952, oui oui, il y a plus de 65 ans! Mais cette méthode n’est apparue sur le marché canadien qu’il y a à peine quelques années. Il est donc compréhensible qu’il y ait encore des ajustements à apporter, mais ça devient urgent parce qu’en ce moment, nous faisons plus de mal que de bien!
Toutes ces réflexions sur l’utilisation des aiguilles dans un but thérapeutique ont commencées avec le médecin français, Michel Pistor, en 1952, oui oui, il y a plus de 65 ans! Mais cette méthode n’est apparue sur le marché canadien qu’il y a à peine quelques années. Il est donc compréhensible qu’il y ait encore des ajustements à apporter, mais ça devient urgent parce qu’en ce moment, nous faisons plus de mal que de bien!
Donc, la mésothérapie est une technique médicale mise au point par le Dr Pistor et elle est définie par la Société française de mésothérapie comme des injections locales et très superficielles (intra-épidermiques, intra-dermiques ou hypodermiques) de faibles doses de médicaments à l’endroit où le trouble ou la douleur est ressenti. Ce qui en faisait un traitement exclusif aux médecins adéquatement formés. Tandis que le « microneedling » est une technique qui utilise un stylo électrique à impulsion muni de plusieurs microaiguilles à usage unique qui peuvent se présenter sous différents diamètres. Ce qui signifie que nous n’injectons pas forcément de produit. Vous comprendrez mieux les bienfaits lorsque nous aurons vu la cicatrisation. Le problème majeur, c’est que la cicatrisation n’est pratiquement jamais enseignée ou sinon, elle est très mal comprise.
Petit conseil : cherchez le dispositif avec le plus d’aiguilles, 12 est mieux que 6 parce qu’il vous permettra de diviser la tension de surface et ainsi de diminuer un peu la douleur tout en optimisant les résultats. Il y a également du :
- 24 aiguilles : pour les zones plus fines du visage (front, haut de la joue, menton).
- 36 aiguilles : pour le contour très délicat de la zone de l’œil.
Plus il y a de trous sur une même surface, plus les résultats seront visibles et uniformes. Attention de ne jamais repasser 2 fois sur la même zone, sinon vous risquez de provoquer la peau et d’en perturber le mécanisme de réparation. Ce qui m’amène à ouvrir une parenthèse sur les fameux rouleaux : À ÉVITER À TOUT PRIX! Pourquoi? Parce que l’angle de pénétration change constamment et que vous risquez d’égratigner la peau plus que d’en stimuler une réparation adéquate. Les rouleaux manquent de constance dans les résultats et ils sont surtout impossibles à nettoyer correctement. Plus l’angle de pénétration est droit (90 o), moins il y a de risque de marquer, c’est-à-dire, de laisser un point blanc, une cicatrice, à la surface de la peau.
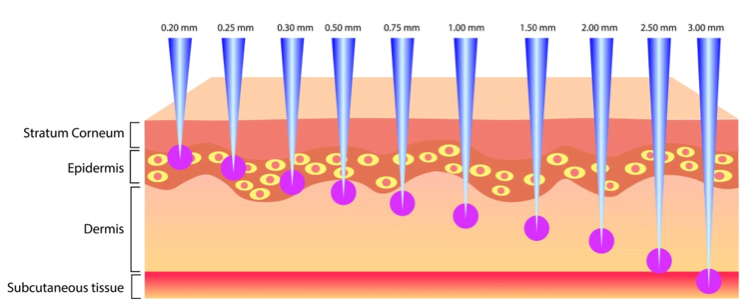
Je vous parlais précédemment de l’épaisseur de la peau. N’oubliez pas qu’elle a une épaisseur (épiderme et derme) de 1,2 mm en moyenne et celle-ci diminue de 6 % par tranche de 10 ans. Alors, plus vous faites le traitement sur une cliente âgée (anti-âge), plus il est important d’évaluer adéquatement l’épaisseur de la peau afin de ne pas la percer trop profondément, sinon le saignement pourrait devenir incontrôlable. Si c’est le cas, vous êtes allez trop loin et vous êtes probablement rendu dans l’hypoderme où les vaisseaux sanguins sont un peu plus gros que dans le derme.
Pour obtenir un résultat axé sur le rajeunissement du derme, vous devez absolument voir une microgouttelette de sang parce que c’est le seul moyen de savoir que vous l’avez atteint; en effet, il n’y a pas de vaisseaux sanguins dans l’épiderme! Lorsque le saignement est trop abondant, ça augmente aussi le risque d’infection. C’est pourquoi, à tout moment, lorsque vous donnez ce genre de soin, pensez que votre cabine de soin devrait davantage ressembler à un bloc opératoire qu’à un environnement de détente. Si ce n’est pas possible de contrôler l’hygiène de votre cabine, prenez une cabine pratiquement vide qui sera consacrée UNIQUEMENT à ces traitements. Beaucoup trop d’infections et de nécroses ont déjà été répertoriées!
Le seul cas où le traitement de mésothérapie ou de « microneedling » se fera uniquement en surface, pour atteindre l’épiderme seulement, est lorsque vous traiterez des cicatrices d’acné. Ça tombe bien, ce processus est plus simple et plus rapide du point de vue de la réparation de la peau.
Voyons en détail les 3 phases de la cicatrisation épidermique :
- Migration : dans les heures qui suivent la blessure ou le traitement, les kératinocytes deviennent fusiformes afin de favoriser leur mobilité. Elles doivent se déplacer afin de combler l’espace (le trou) occasionné par les aiguilles.
- Prolifération : les mitoses (production de nouvelles cellules pour remplacer celles endommagées) des kératinocytes commencent 2 heures après la blessure, atteignant un pic après environ 48 heures. Aviser vos clients et clientes de bien hydrater et protéger leur peau dans les 3-4 premiers jours suivant le traitement.
- Maturation : les kératinocytes reprennent leur forme. La membrane basale se reconstitue en 2 à 7 jours et ainsi dans les jours suivant le traitement, elles vont recommencer leur différentiation pour reformer une couche cornée nette et sans cicatrice apparente.
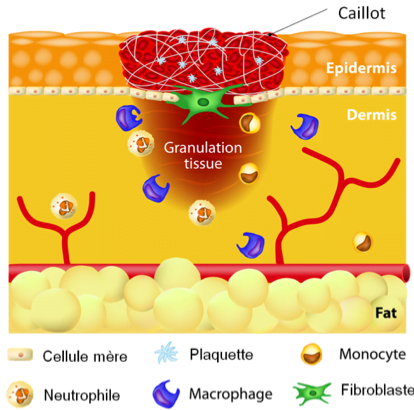 Comme vous pouvez le voir, lorsque nous sommes uniquement dans l’épiderme, en 1 semaine environ tout devrait être guéri, ce qui est l’idéal avec les adolescents (es). Ce processus est rapide parce que les kératinocytes sont génétiquement programmés à se renouveler, ce qui n’est pas le cas des fibroblastes du derme. Alors, attendez de voir la lenteur lorsque vous provoquez une cicatrisation dermique!
Comme vous pouvez le voir, lorsque nous sommes uniquement dans l’épiderme, en 1 semaine environ tout devrait être guéri, ce qui est l’idéal avec les adolescents (es). Ce processus est rapide parce que les kératinocytes sont génétiquement programmés à se renouveler, ce qui n’est pas le cas des fibroblastes du derme. Alors, attendez de voir la lenteur lorsque vous provoquez une cicatrisation dermique!
Celle-ci se fait en 4 étapes :
- Phase exsudative : phénomène inflammatoire à partir des plaquettes du vaisseau sanguin atteint. Débridement (nettoyage des cellules mortes et endommagées) par les macrophages qui libèrent des facteurs de croissance. Cette phase dure de 3 à 5 jours. Le point à retenir de cette phase : seuls les macrophages, lorsque qu’ils vont réussir à digérer un fibroblaste atteint par une aiguille, a cette capacité de libérer des facteurs de croissance pour stimuler la division d’un fibroblaste voisin. Et comme vous pouvez constater, nous avions besoin de quelques heures pour l’épiderme et nous avons besoin de jours pour le derme, alors avisez vos clients des réels temps de guérison. Une crème protectrice occlusive devra être appliquée pendant au moins la première semaine suivant le traitement.
- Phase de synthèse du collagène : 24 heures après la blessure ou le traitement, le derme va se mettre en synthèse active du collagène néoformé de type III. Par la suite, il va se remodeler pour redevenir un collagène de type I. Les propriétés mécaniques commenceront ainsi à être restaurées! Comme c’est beaucoup plus rapide pour le corps de fabriquer du collagène que de renouveler une nouvelle cellule, c’est lorsque cette phase s’emballe que nous tendons à développer des cicatrices pathologiques (hypertrophique ou chéloïde). Les jeunes et les peaux de couleur noire (phototype 5 et 6) ont plus de risque de développer une cicatrice pathologique que les autres. Alors, ne vous pressez pas trop à faire ce genre de traitement pour des raisons anti-âge sur une personne âgée de 30 ans et moins, c’est totalement inutile!
- Prolifération fibroblastique : Le 3e jour après la blessure, le fibroblaste voisin d’un macrophage qui vient tout juste de libérer des facteurs de croissance commencera son processus de division cellulaire afin de compenser les pertes. Soyez respectueuse de votre derme, mais plus encore de celui de votre clientèle. Comme nous avons un bassin de fibroblaste à la naissance et qu’il est normal d’en perdre avec l’âge, le seul moyen que le corps possède d’en produire de nouveau est d’en abimer quelques-uns avec une méthode comme la mésothérapie ou le « microneedling » pour forcer le corps à en produire de nouveau. Nous ne pouvons pas faire une cure à chaque année pendant 20 ans, alors soyez stratégique dans votre approche de ces méthodes, la peau n’est pas un organe illimité!
- Phase de contraction : transformation de certains fibroblastes en myofibroblastes capables de se mouvoir et de se contracter, afin qu’il puisse se déplacer pour retourner à l’endroit où un fibroblaste a été détruit précédemment. Ils apparaissent au 10e jour et disparaissent au 21e.
Voilà, nous venons de terminer un cycle de guérison dans la peau. Ce n’est pas simple! Et surtout, dites-vous que la peau restera plus ouverte et vulnérable pendant un bon 3 semaines et que nous hébergeons déjà plusieurs bactéries à la surface de la peau (se référer à l’article sur la flore cutanée), sans parler du nombre incalculable dans l’air et voir même dans les produits que l’on utilise en institut et à la maison. Alors, les risques d’infection sont bien réels et vous devez le prendre en compte à chaque étape de la préparation de votre cabine et de la peau de votre cliente avant le traitement. Une désinfection complète de tout ce qui vous entoure est de mise!
Maintenant, parlons un peu produit. Si vous faites du « microneedling » seulement, aucun produit n’est requis pendant le traitement, mais vous aurez besoin d’un soin cicatrisant à appliquer par la suite sur la peau, le temps que la couche cornée se reforme, mais n’appliquez pas n’importe quoi. Ces produits spécialisés existent en dermatologie et en pharmacie depuis 2014. Renseignez-vous auprès de vos représentants. À rechercher comme ingrédient : D-panthénol (vitamine B5), Centella asiatica (MadecassolMD), l’allantoïne, l’oxyde de zinc (plus actif que le sulfate de zinc), des acides hyaluroniques (autant de petits que de gros poids moléculaires) et le collagène natif peut également faire l’affaire.
Si vous faites de la mésothérapie, n’oubliez pas que c’est une pratique médicale, et que le sérum que vous injectez devrait venir sous forme stérile pour éviter toute contamination croisée pendant le traitement et la pénétration d’agent de conservation directement dans le sang. Si nous sommes dans le derme, nous avons accès aux vaisseaux sanguins et ceux-ci sont l’autoroute du corps humain. Nous ne voudrions pas mettre des perturbateurs endocriniens directement dans le derme de nos clientes!
Pour finir, j’avais envie de vous laisser avec la devise du Dr Pistor qui était : « Injecter peu, rarement, au bon endroit. » Bon traitement!